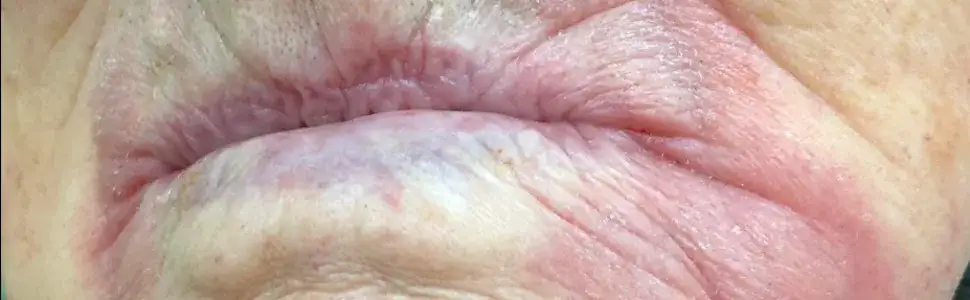
Grzybica jamy ustnej może być zakaźna, ale ryzyko zarażenia zależy od wielu czynników.
- Grzyby Candida, odpowiedzialne za grzybicę jamy ustnej, są naturalnym elementem mikrobioty u wielu zdrowych osób.
- Choroba rozwija się, gdy dochodzi do nadmiernego namnożenia grzybów, zazwyczaj z powodu osłabionej odporności lub zaburzenia równowagi mikroflory.
- Przeniesienie drożdżaków jest możliwe poprzez bezpośredni kontakt (np. pocałunek) lub wspólne przedmioty, ale nie zawsze prowadzi do infekcji.
- Największe ryzyko zarażenia i rozwoju objawów występuje u osób z obniżoną odpornością lub innymi czynnikami sprzyjającymi.
- Kluczowe dla uniknięcia infekcji i jej nawrotów są odpowiednia higiena jamy ustnej oraz eliminacja czynników ryzyka.
Grzyb Candida stały lokator czy groźny intruz w Twoich ustach?
Zacznijmy od podstaw. Grzyby z rodzaju Candida, a w szczególności Candida albicans, są zaskakująco powszechne. W rzeczywistości, u wielu zdrowych osób szacuje się, że u 40-60% populacji są one naturalnym elementem mikrobioty jamy ustnej. Oznacza to, że po prostu sobie tam żyją, nie powodując żadnych problemów. Problem pojawia się dopiero wtedy, gdy dochodzi do ich nadmiernego namnożenia, co prowadzi do rozwoju objawów grzybicy.
Kiedy równowaga zostaje zachwiana: Co powoduje, że grzyb staje się problemem?
Grzybica jamy ustnej rozwija się nie dlatego, że grzyby Candida nagle pojawiają się w Twoich ustach, ale dlatego, że coś zaburza delikatną równowagę mikrobiologiczną lub osłabia Twój układ odpornościowy. Kiedy naturalne mechanizmy obronne organizmu przestają działać prawidłowo, grzyby Candida, które wcześniej były pod kontrolą, otrzymują zielone światło do niekontrolowanego rozrostu. To właśnie to zaburzenie równowagi jest kluczowe dla rozwoju choroby.

Zaraźliwość kandydozy jamy ustnej: fakty i mity
Czy pocałunek może być niebezpieczny? Prawda o przenoszeniu grzybicy
To jedno z najczęstszych pytań, które słyszę, i rozumiem związane z nim obawy. Odpowiedź brzmi: tak, przeniesienie drożdżaków Candida poprzez bezpośredni kontakt, taki jak pocałunek, jest możliwe. Jednakże, samo przeniesienie grzybów nie oznacza automatycznie rozwoju choroby. U osoby z prawidłowo funkcjonującym układem odpornościowym i zdrową mikrobiotą jamy ustnej, ryzyko rozwoju pełnoobjawowej grzybicy jest zazwyczaj niskie. Organizm jest w stanie skutecznie kontrolować obecność grzybów. Ryzyko znacząco wzrasta w przypadku, gdy osoba całowana należy do grupy ryzyka, czyli ma obniżoną odporność lub inne czynniki sprzyjające rozwojowi infekcji.
Wspólne sztućce, szklanki i szczoteczki jakie jest realne ryzyko?
Podobnie jak w przypadku pocałunków, używanie tych samych przedmiotów, które miały kontakt z jamą ustną osoby chorej, może prowadzić do przeniesienia drożdżaków. Dotyczy to zwłaszcza smoczków, butelek, szczoteczek do zębów, a także sztućców czy szklanek. Drożdżaki mogą przetrwać na tych powierzchniach przez pewien czas. Dlatego, aby zminimalizować ryzyko, zawsze zalecam unikanie dzielenia się takimi przedmiotami, szczególnie jeśli ktoś w Twoim otoczeniu zmaga się z aktywną infekcją grzybiczą jamy ustnej.
Matka i dziecko: Jak dochodzi do przeniesienia infekcji?
W przypadku noworodków i niemowląt, grzybica jamy ustnej (pleśniawki) jest stosunkowo częsta. Może do niej dojść na kilka sposobów. Jednym z nich jest przeniesienie drożdżaków z matki na dziecko drogą wertykalną, czyli podczas porodu, gdy dziecko przechodzi przez kanał rodny. Matka może być nosicielką grzybów Candida, nawet nie mając objawów infekcji. Po urodzeniu, niemowlęta mogą zarazić się również poprzez kontakt z zainfekowaną brodawką sutkową matki podczas karmienia piersią, lub przez nieodpowiednio wysterylizowane smoczki i butelki.

Kto jest najbardziej narażony na grzybicę jamy ustnej?
Osłabiona odporność: Kiedy organizm traci kontrolę nad grzybami
Jak już wspomniałam, kluczowym czynnikiem w rozwoju grzybicy jamy ustnej jest osłabienie układu odpornościowego. Kiedy organizm nie jest w stanie skutecznie zwalczać patogenów, grzyby Candida mogą się swobodnie namnażać. Dlatego osoby z obniżoną odpornością są najbardziej narażone. Dotyczy to pacjentów z HIV/AIDS, osób poddawanych chemioterapii lub radioterapii z powodu nowotworów, a także tych, którzy przyjmują leki immunosupresyjne (np. po przeszczepach narządów). W takich przypadkach organizm traci zdolność do kontrolowania populacji grzybów, co prowadzi do rozwoju infekcji.Cukrzyca, antybiotyki, sterydy cisi sprzymierzeńcy kandydozy
Istnieje szereg innych czynników, które znacząco zwiększają ryzyko rozwoju grzybicy jamy ustnej:
- Cukrzyca: Wysoki poziom cukru we krwi przekłada się na wyższy poziom cukru w ślinie, co stanowi doskonałą pożywkę dla grzybów Candida. Niewyrównana cukrzyca jest więc istotnym czynnikiem ryzyka.
- Antybiotykoterapia: Antybiotyki, choć niezbędne w walce z bakteriami, niszczą również naturalną, "dobrą" florę bakteryjną jamy ustnej, która normalnie konkuruje z grzybami. To otwiera drogę dla nadmiernego rozrostu Candida.
- Stosowanie sterydów wziewnych: Osoby cierpiące na astmę lub POChP, które regularnie używają inhalatorów ze sterydami, są bardziej narażone. Sterydy osłabiają miejscową odporność w jamie ustnej, a ich osadzanie się na błonie śluzowej sprzyja rozwojowi grzybów. Zawsze zalecam płukanie ust wodą po użyciu inhalatora.
Protezy zębowe i zła higiena: Jak codzienne nawyki wpływają na zdrowie jamy ustnej?
Codzienne nawyki i stan jamy ustnej mają ogromne znaczenie dla ryzyka grzybicy:
- Noszenie protez zębowych: Szczególnie źle dopasowane protezy, które nie są regularnie i dokładnie czyszczone, tworzą idealne środowisko dla rozwoju grzybów. Pod protezą często powstaje beztlenowe środowisko, a resztki jedzenia stanowią pożywkę dla Candida.
- Palenie papierosów: Palenie osłabia miejscową odporność błony śluzowej jamy ustnej i zmienia jej mikroflorę, co sprzyja rozwojowi grzybicy.
- Suchość w ustach (kserostomia): Niedostateczna produkcja śliny, która ma właściwości ochronne i oczyszczające, zwiększa ryzyko infekcji grzybiczych. Kserostomia może być efektem ubocznym niektórych leków lub chorób.
- Niedobory witamin i żelaza: Brak odpowiednich składników odżywczych, zwłaszcza witamin z grupy B i żelaza, może osłabiać odporność i integralność błony śluzowej, czyniąc ją bardziej podatną na infekcje.
- Zła higiena jamy ustnej: Brak regularnego i dokładnego szczotkowania zębów oraz czyszczenia przestrzeni międzyzębowych prowadzi do gromadzenia się resztek pokarmowych i płytki nazębnej, co stwarza idealne warunki dla rozwoju grzybów.
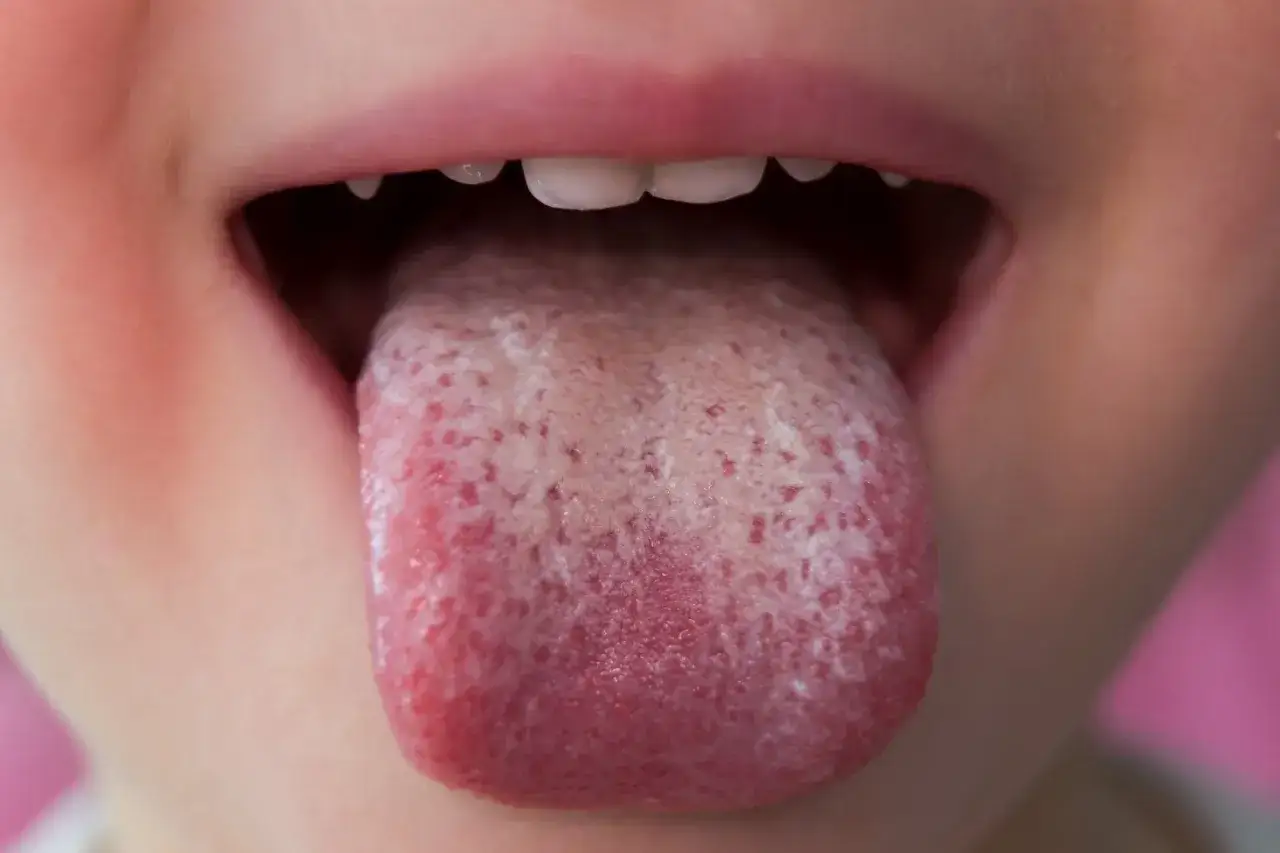
Jak rozpoznać grzybicę jamy ustnej?
Biały nalot na języku to nie wszystko na co jeszcze zwrócić uwagę?
Najbardziej charakterystycznym i często pierwszym zauważalnym objawem grzybicy jamy ustnej jest biały, serowaty nalot, który pojawia się na języku, podniebieniu, wewnętrznej stronie policzków, a czasem nawet na dziąsłach. Ten nalot, często nazywany pleśniawkami, przypomina zsiadłe mleko lub twaróg i zazwyczaj można go zeskrobać, choć pod spodem często widoczna jest zaczerwieniona i bolesna błona śluzowa. Nie lekceważ tego sygnału!
Pieczenie, ból i zajady kiedy te symptomy powinny zapalić czerwoną lampkę?
Oprócz białego nalotu, grzybica jamy ustnej może objawiać się szeregiem innych nieprzyjemnych symptomów. Pacjenci często skarżą się na bolesność i pieczenie w jamie ustnej, zwłaszcza podczas jedzenia i picia. Może pojawić się zaczerwienienie błony śluzowej, a w niektórych przypadkach również pękanie kącików ust, znane jako zajady, które są często wywołane właśnie przez grzyby Candida. Jeśli zauważysz u siebie te objawy, szczególnie jeśli utrzymują się lub nasilają, to znak, że powinieneś jak najszybciej skonsultować się z lekarzem lub stomatologiem.
Diagnoza i skuteczne leczenie grzybicy jamy ustnej
Wizyta u lekarza: Jakie badania potwierdzą Twoje obawy?
Diagnozowanie grzybicy jamy ustnej zazwyczaj rozpoczyna się od dokładnego wywiadu i badania klinicznego, podczas którego lekarz ocenia wygląd błony śluzowej jamy ustnej. Choć doświadczony lekarz często jest w stanie rozpoznać kandydozę na podstawie samych objawów, w celu potwierdzenia diagnozy i wykluczenia innych schorzeń, a także w przypadku nawracających infekcji, wykonuje się badanie mikologiczne. Polega ono na pobraniu wymazu z jamy ustnej, który następnie jest analizowany w laboratorium pod kątem obecności i rodzaju grzybów Candida.Leczenie miejscowe vs. ogólnoustrojowe co i kiedy się stosuje?
Metody leczenia grzybicy jamy ustnej w Polsce są zróżnicowane i dobierane w zależności od nasilenia infekcji oraz ogólnego stanu zdrowia pacjenta:
| Rodzaj leczenia | Przykłady i zastosowanie |
|---|---|
| Leczenie miejscowe | Stosowane w łagodniejszych przypadkach. Obejmuje płyny do pędzlowania jamy ustnej, żele lub tabletki do ssania zawierające substancje przeciwgrzybicze, takie jak nystatyna, klotrimazol czy mikonazol. Leki te działają bezpośrednio na zmienione chorobowo miejsca. |
| Leczenie ogólnoustrojowe | Wdrażane w cięższych, rozległych lub nawracających przypadkach, a także u pacjentów z obniżoną odpornością. Polega na przyjmowaniu leków przeciwgrzybiczych w formie tabletek, np. flukonazolu lub itrakonazolu, które działają na grzyby w całym organizmie. |
Znaczenie eliminacji przyczyny: Dlaczego samo leczenie objawów to za mało?
Wyleczenie objawów grzybicy to dopiero połowa sukcesu. Aby skutecznie pozbyć się problemu i zapobiec nawrotom, absolutnie kluczowe jest zidentyfikowanie i wyeliminowanie czynnika, który sprzyjał rozwojowi infekcji. Jeśli tego nie zrobimy, grzybica będzie wracać. Przykłady takich działań to poprawa higieny protez zębowych, wyrównanie poziomu cukru we krwi u diabetyków, modyfikacja leczenia podstawowego (jeśli to możliwe i po konsultacji z lekarzem), czy zmiana nawyków higienicznych. Bez rozwiązania pierwotnej przyczyny, leczenie objawowe będzie jedynie tymczasowym rozwiązaniem.
Profilaktyka grzybicy jamy ustnej: proste kroki
Codzienna higiena jamy ustnej i protez Twoja pierwsza linia obrony
Prawidłowa higiena jamy ustnej to podstawa w zapobieganiu grzybicy. To Twoja pierwsza i najważniejsza linia obrony przed nadmiernym namnażaniem się grzybów. Pamiętaj o kilku zasadach:
- Szczotkuj zęby co najmniej dwa razy dziennie, używając pasty z fluorem.
- Używaj nici dentystycznej lub irygatora, aby dokładnie oczyścić przestrzenie międzyzębowe.
- Regularnie czyść język na nim również gromadzą się bakterie i grzyby.
- Jeśli nosisz protezy zębowe, czyść je bardzo dokładnie po każdym posiłku i codziennie mocz w specjalnym płynie dezynfekującym. Pamiętaj, aby na noc wyjmować protezę i przechowywać ją w suchym, czystym pojemniku, aby błona śluzowa mogła odpocząć.
- Regularnie wymieniaj szczoteczkę do zębów (co 2-3 miesiące lub po każdej infekcji).
Dieta w walce z kandydozą: Co jeść, a czego unikać?
Dieta odgrywa istotną rolę, szczególnie u osób z cukrzycą, gdzie poziom cukru w ślinie bezpośrednio wpływa na środowisko w jamie ustnej. Oto kilka wskazówek:
- Ogranicz spożycie cukru i produktów wysoko przetworzonych cukier to ulubiona pożywka dla grzybów Candida.
- Włącz do diety produkty bogate w witaminy, zwłaszcza z grupy B, oraz żelazo, które wspierają odporność i zdrowie błon śluzowych.
- Zadbaj o zrównoważoną dietę, która wspiera ogólną odporność organizmu.
Przeczytaj również: Szczoteczka soniczna: inwestycja w uśmiech czy zbędny wydatek?
Jak chronić bliskich przed zarażeniem, gdy sam zmagasz się z infekcją?
Jeśli zmagasz się z grzybicą jamy ustnej, możesz podjąć proste kroki, aby zminimalizować ryzyko przeniesienia infekcji na bliskich:
- Unikaj dzielenia się sztućcami, szklankami, butelkami czy szczoteczkami do zębów. Każdy powinien mieć swoje własne.
- Jeśli masz małe dziecko, unikaj całowania go w usta, zwłaszcza w okresie aktywnej infekcji.
- Dbaj o wzorową higienę rąk, szczególnie przed kontaktem z innymi osobami.
- Jeśli karmisz piersią i podejrzewasz u siebie lub dziecka grzybicę, skonsultuj się z lekarzem często konieczne jest leczenie zarówno matki, jak i dziecka.
- Regularnie dezynfekuj smoczki i butelki, jeśli są używane w Twoim domu.